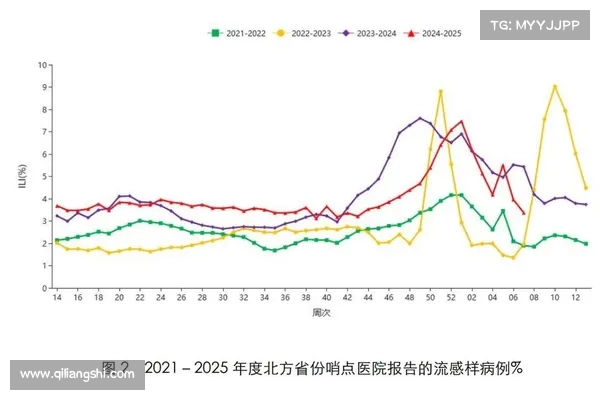
β内酰胺酶抑制剂注射剂的正确使用方法与步骤详解
文章摘要:β内酰胺酶抑制剂注射剂作为一种重要的抗生素辅助治疗药物,广泛应用于临床治疗各种由耐药菌引起的感染。为了确保β内酰胺酶抑制剂注射剂的疗效和安全性,正确的使用方法与步骤至关重要。本文将从药物的选择、注射剂的准备与稀释、注射技术的操作规范以及注射后的注意事项四个方面,详细阐述β内酰胺酶抑制剂注射剂的正确使用方法。通过对这些方面的解析,旨在为临床医务人员提供准确的指导,减少药物使用中的错误,提升患者治疗效果和安全性。
1、β内酰胺酶抑制剂的选择
β内酰胺酶抑制剂是一类能够抑制β内酰胺酶的酶类物质,常与β内酰胺类抗生素联合使用,以提高抗生素对耐药细菌的杀菌效果。选用β内酰胺酶抑制剂时,首先应考虑感染的病原菌及其耐药谱。根据患者的具体感染类型,选择合适的抑制剂,以确保最佳疗效。
在临床实践中,常用的β内酰胺酶抑制剂包括克拉维酸、舒巴坦和他唑巴坦等。这些药物通过与β内酰胺类抗生素结合,能有效延缓或抑制β内酰胺酶的分解作用。医生应根据患者的病史、病原菌培养结果以及药敏试验数据来选择合适的药物。特别是对于一些重症感染患者,正确的药物选择直接关系到治疗的成效。
此外,β内酰胺酶抑制剂的选择还需考虑患者的药物过敏史、肝肾功能等因素。例如,有些患者可能对某些抑制剂过敏,这时需选择不含过敏原的药物或采取替代疗法。总体来说,选择β内酰胺酶抑制剂时必须精准,以确保疗效并避免副作用。
2、注射剂的准备与稀释
在使用β内酰胺酶抑制剂注射剂之前,药物的准备与稀释是确保治疗效果的关键步骤。药物一般需要根据具体药品说明书或医生指导进行稀释处理。部分β内酰胺酶抑制剂注射剂需配合溶媒使用,通常选择生理盐水或葡萄糖溶液进行溶解。
首先,检查注射剂的有效期、外观以及是否有沉淀。若药物有变色、浑浊或沉淀,应避免使用。其次,根据药品说明书,确认所需的稀释剂类型及剂量。常规的稀释比例为1:1至1:4,但不同药物可能存在差异,因此必须严格按照说明书操作。
稀释完成后,应使用无菌操作技术,确保溶液无细菌污染。并且,要充分摇匀溶液,避免药物沉淀或聚集。此时,药物的浓度应符合医生给出的剂量要求。在此过程中,任何操作失误都可能导致药物失效或副作用增加,因此,药物的准备与稀释工作至关重要。
3、注射技术的操作规范
β内酰胺酶抑制剂注射剂的正确注射技术不仅关系到药物疗效,还直接影响患者的治疗体验和安全性。常见的注射方式包括静脉注射、静脉滴注以及肌肉注射等。对于大部分β内酰胺酶抑制剂注射剂,通常采用静脉滴注的方式。
静脉注射时,首先需要选择合适的注射部位,通常选择上肢的静脉。注射前需要进行皮肤消毒,使用无菌注射器和针头进行操作。注射时,需避免操作过快,以免出现注射相关并发症,如血管破裂或药物泄漏。
静脉滴注的操作中,重要的一点是调整滴速,避免药物过快或过慢注入。注射时应密切观察患者的反应,若出现过敏、呼吸急促等不适症状,应立即停止注射并采取相应处理措施。此外,注射完毕后,应检查药物是否完全注入,确保无药物残留。
4、注射后的注意事项
在β内酰胺酶抑制剂注射完成后,患者的监测与护理同样非常重要。药物注射后,患者应在医疗人员的观察下待机一段时间,确保没有过敏反应等不良反应发生。
在注射后,患者应定期监测体温、心率等生命体征,以便及时发现任何异常情况。对于长期使用β内酰胺酶抑制剂的患者,应定期检查肝肾功能、血常规等指标,避免药物对器官造成不良影响。
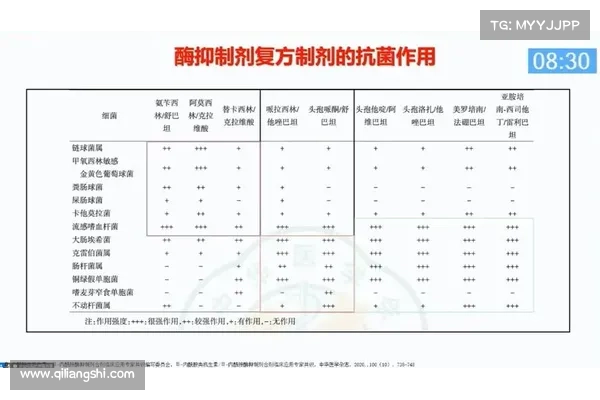
此外,医生还应向患者提供药物副作用的相关信息,告知患者如何识别过敏反应或其他不良反应,并建议患者在发现异常时及时就医。在药物使用过程中,患者应保持足够的水分摄入,并遵循医嘱完成整个治疗过程。
总结:
β内酰胺酶抑制剂注射剂的正确使用方法至关重要,其涉及到药物的选择、注射剂的准备与稀释、注射技术的操作规范以及注射后的注意事项四个方面。每一个环节都不能忽视,否则可能影响患者的治疗效果和安全性。
临床医务人员应熟悉并掌握这些操作规范,严格按照相关要求执行。通过规范化的操作,不仅能够提高β内酰胺酶抑制剂的治疗效果,还能够减少不良反应,提升患者的整体治疗体验。在未来的临床实践中,继续优化这些操作步骤,推动抗感染治疗的安全性与有效性,依然是我们共同的目标。
九游会(J9)官方网站-真人游戏第一品牌[VIP]![九游会(J9)官方网站-真人游戏第一品牌[VIP]](https://www.qiliangshi.com/upload/image/jiu-you-hui-J9-guan-fang-wang-zhan-zhen-ren-you-xi-di-yi-pin-pai-logo.webp)